Esclerose Múltipla
O QUE É ESCLEROSE MÚLTIPLA
A Esclerose Múltipla é uma
doença de origem neurológica que se manifesta através de surtos (aparecimento de novos
sinais e/ou sintomas, ou o agravamento dos já existentes), devido a múltiplas
inflamações e desmielinização (destruição da Bainha de Mielina) da substância
branca do encéfalo e na medula.
A Esclerose Múltipla é uma
doença crônica com prevalência em pacientes na faixa etária de 20 a 40 anos. Sua maior
incidência recai sobre pessoas do sexo feminino, numa proporção de 2 (duas) mulheres
para 1 (um) homem. Raramente é diagnosticada em pacientes com menos de 15 anos e/ou com
mais de 50 anos. Existem alguns tipos de Esclerose Múltipla, tais como:

Forma Progressiva:
Piora clínica contínua, sem
surtos ou remissões, no período mínimo de 6 meses e no máximo de 12 meses, com aumento
de um ponto na escala de incapacidade.

Formas Clínicas:

Remitente Clínica: Apresenta-se sob a
forma de surtos, podendo evoluir com a presença ou não de incapacidade motora. O surto
não altera o nível de alteração motora.
 Primaria Progressiva: Há desde o início, agravamento progressivo dos
sinais e sintomas da doença. Primaria Progressiva: Há desde o início, agravamento progressivo dos
sinais e sintomas da doença.
 Secundariamente Progressiva: Começa em geral com surtos e retornos à
normalidade, passando depois a evoluir com agravamento dos sintomas e sinais da Esclerose
Múltipla. Podem ocorrer surtos, mas sem o retorno à normalidade, pois os sintomas e
sinais permanecem em progressão. Secundariamente Progressiva: Começa em geral com surtos e retornos à
normalidade, passando depois a evoluir com agravamento dos sintomas e sinais da Esclerose
Múltipla. Podem ocorrer surtos, mas sem o retorno à normalidade, pois os sintomas e
sinais permanecem em progressão.
 Progressiva Recorrente: Inicia-se já com progressão das manifestações
clínicas da doença. Podem ocorrer surtos eventuais, mas o quadro clínico continua a se
deteriorar. Progressiva Recorrente: Inicia-se já com progressão das manifestações
clínicas da doença. Podem ocorrer surtos eventuais, mas o quadro clínico continua a se
deteriorar.
UM POUCO DE HISTÓRIA
A Esclerose Múltipla (EM)
começou a ser pesquisada com maior objetividade científica a partir dos primeiros anos
do Século XX. Sua identificação, no entanto, foi esboçada desde que Augustus
d'Este introduziu, nos anos 1800, a primeira descrição documentada dos sintomas da
doença que, para ele, estariam associados a eventos estressantes, como acompanhar um
funeral, por exemplo.
Em 1844, Cruveilher descreveu
pela primeira vez as lesões anatômicas responsáveis pelas manifestações clínicas da
EM, enquanto o pesquisador Jean-Martin Charcot confirmou, em 1878, o diagnóstico efetivo
da doença e estabeleceu sua definição clínica.
A descoberta da Bainha de
Mielina, no entanto, somente ocorreu, em 1878, graças aos estudos de Louis Ranvier.
Posteriormente, outros pesquisadores contribuíram com investigações mais profundas
nesse campo, até demonstrarem a importância da mielina na condução das mensagens ou
impulsos nervosos.
Dr.
Jean-Martin Charcot (1825 - 1893)
Em 1916, James Dawson
identificou as lesões iniciais da EM, indicando a ocorrência de infiltração de
linfócitos, macrófagos e células plasmáticas no cérebro, o que levaria à
desmielinização precoce das fibras nervosas.
Entretanto, Thomas Rivers
desenvolveu, em 1935, um modelo de doença animal com características próximas às da
doença, sugerindo a presença de alterações imunológicas como base para o
desenvolvimento da EM, além de incluir a Bainha de Mielina como o alvo central dessas
reações.
Mais tarde, no decorrer de
1955, aconteceram dois eventos importantes para a compreensão mais detalhada da Esclerose
Múltipla.
Os pesquisadores Ross e Reitan
demonstraram que os portadores dessa enfermidade apresentavam graves dificuldades em
exercer atividades que exigiam força e coordenação motora, além de dificuldades
intermediárias na formação de conceitos, mas preservavam sua capacidade de raciocinar e
falar.
John Kurtzke desenvolveu a
primeira escala capaz de classificar os diferentes estágios da Esclerose Múltipla. Uma
versão mais atualizada dessa escala é utilizada até hoje: EDSS - Expanded Disabilty
Status Scale ( Escala Expandida do Estado de Incapacidade).
CRONOLOGIA
 1868 - A Esclerose Múltipla foi descrita por Jean Martin Charcott. 1868 - A Esclerose Múltipla foi descrita por Jean Martin Charcott.
 1878 - Ocorreu à descoberta da Bainha de Mielina por Louis Ranvier. 1878 - Ocorreu à descoberta da Bainha de Mielina por Louis Ranvier.
 1916 - Uma descrição microscópica detalhada do tecido cerebral doente
foi feita por James Dawson, que revelou os processos básicos em ação na Esclerose
Múltipla. 1916 - Uma descrição microscópica detalhada do tecido cerebral doente
foi feita por James Dawson, que revelou os processos básicos em ação na Esclerose
Múltipla.
 1935 - Ocorreu o desenvolvimento de uma doença animal semelhante à
Esclerose Múltipla, por Thomas Rivers, finalmente sugerindo uma base autoimunológica
para a doença, com a mielina no Sistema Nervoso Central como alvo. 1935 - Ocorreu o desenvolvimento de uma doença animal semelhante à
Esclerose Múltipla, por Thomas Rivers, finalmente sugerindo uma base autoimunológica
para a doença, com a mielina no Sistema Nervoso Central como alvo.
 1946 - Fundação da Sociedade Nacional de Esclerose Múltipla dos Estados
Unidos. 1946 - Fundação da Sociedade Nacional de Esclerose Múltipla dos Estados
Unidos.
 1948 - Descoberta de faixas oligoclonais no fluído espinhal por Elvin
Kabat e Col., fornecendo um teste diagnóstico sugestivo da Esclerose Múltipla e
posteriormente ligando-o ao sistema imunológico. 1948 - Descoberta de faixas oligoclonais no fluído espinhal por Elvin
Kabat e Col., fornecendo um teste diagnóstico sugestivo da Esclerose Múltipla e
posteriormente ligando-o ao sistema imunológico.
 1965 - Critério de diagnóstico definitivo desenvolvido por um
comitê especializado reunido pela Sociedade Nacional de Esclerose Múltipla dos
Estados Unidos. 1965 - Critério de diagnóstico definitivo desenvolvido por um
comitê especializado reunido pela Sociedade Nacional de Esclerose Múltipla dos
Estados Unidos.
 1969 - Foi comprovado que a ACTH tratava exacerbações
de Esclerose Múltipla. Este foi o primeiro teste cuidadosamente
controlado de um tratamento efetivo para a Esclerose Múltipla, usando critérios de
diagnóstico padronizados e escalas de classificação para se avaliar os pacientes de
Esclerose Múltipla. 1969 - Foi comprovado que a ACTH tratava exacerbações
de Esclerose Múltipla. Este foi o primeiro teste cuidadosamente
controlado de um tratamento efetivo para a Esclerose Múltipla, usando critérios de
diagnóstico padronizados e escalas de classificação para se avaliar os pacientes de
Esclerose Múltipla.
 1979 - Desenvolvimento do Interferon Beta. 1979 - Desenvolvimento do Interferon Beta.
 1980 - Pesquisa e desenvolvimento do Interferon Beta Natural Humano de
Fibroblastos (FRONE), pelo Grupo Ares-Serono. 1980 - Pesquisa e desenvolvimento do Interferon Beta Natural Humano de
Fibroblastos (FRONE), pelo Grupo Ares-Serono.
 1981 - A Ressonância Nuclear Magnética foi inventada, com as primeiras
imagens de um portador de Esclerose Múltipla. A RNM revolucionou o diagnóstico de
Esclerose Múltipla e estabeleceu o conceito de EM como uma doença constantemente ativa
ao invés de uma doença reincidente. 1981 - A Ressonância Nuclear Magnética foi inventada, com as primeiras
imagens de um portador de Esclerose Múltipla. A RNM revolucionou o diagnóstico de
Esclerose Múltipla e estabeleceu o conceito de EM como uma doença constantemente ativa
ao invés de uma doença reincidente.
 1984 - Introdução do FRONE no mercado mundial. 1984 - Introdução do FRONE no mercado mundial.
 1986/1997 - Desenvolvimento do Interferon Beta 1 A Recombinante de Células
de Mamíferos (REBIF), pelo Grupo Ares-Serono. 1986/1997 - Desenvolvimento do Interferon Beta 1 A Recombinante de Células
de Mamíferos (REBIF), pelo Grupo Ares-Serono.
 1996/1997 - Introdução do REBIF no mercado mundial. 1996/1997 - Introdução do REBIF no mercado mundial.
 1997 - Criação da ACEM - Associação Cearense de Esclerose Múltipla. 1997 - Criação da ACEM - Associação Cearense de Esclerose Múltipla.
A ESCLEROSE MÚTLTIPLA NO MUNDO
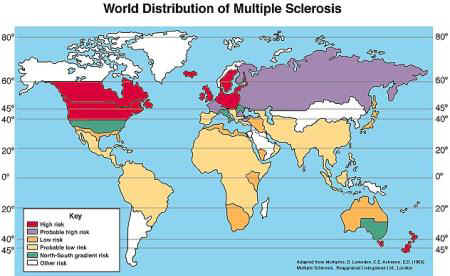
| Legenda: Vermelho
- Alto Risco |
Roxo -
Provável Alto Risco |
| Laranja - Baixo
Risco |
Amarelo -
Provável Baixo Risco |
| Verde -
Pesquisando Risco |
|
QUAIS OS PRINCIPAIS SINTOMAS
A sintomatologia inicial da EM
é extremamente variável, pois não há apresentação típica ou clássica, como ocorre
com outras enfermidades. As alterações visuais, motoras e sensitivas são as que, em
geral, aparecem como primeiras manifestações. Os distúrbios esfincterianos (urgência
ou retenção urinária), embora importantes, são menos freqüentes no início da
Esclerose Múltipla.
Os Sintomas mais freqüentes
são:
- Paresias
- Parestesias
- Disestesias
- Neurite Ótica
- Diplopia (Visão Dupla)
- Vertigem
- Marcha Atáxica
- Urgência ou Retenção Urinária
As paresias constituem quase
sempre as alterações motoras mais comuns, acometendo, sobretudo os membros inferiores.
Quando incidem em membros superiores, o paciente geralmente apresenta déficit motor
associado de membros inferiores.
As parestesias e disestesias
são também freqüentes. Os pacientes se queixam de sensações de calor e/ou
formigamento em diversas regiões do corpo, sem conseguir apontar uma causa específica.
 Os sintomas crônicos mais comuns são: Os sintomas crônicos mais comuns são:
Passada a fase inicial ou de
instalação, o paciente com EM pode evoluir com um elenco de sintomas crônicos que, na
maioria das vezes, são bem conhecidos por quem lida com este tipo de enfermidade
neurológica:
- Paresias
- Parestesias
- Disestesias
- Urgência ou Retenção Urinária
- Atrofia Ótica
- Sinal de Lhermite
- Incordenação Motora
- Fadiga
- Espasticidade
- Depressão
DESCRIÇÃO DOS SINAIS E SINTOMAS
As manifestações iniciais da
EM podem variar de forma bem acentuada, pois qualquer queixa subjetiva ou sinais objetivos
apresentados a seguir podem constituir a primeira expressão da enfermidade:
 FATIGABILIDADE/DEBILIDADE/FRAQUEZA:
Às vezes acompanhada de sonolência exagerada. Afeta mais freqüentemente as pernas.
Embora os braços e as mãos podem ser afetados isoladamente ou em conjunto com as pernas.
A fadiga ou cansaço excessivo, desproporcional à atividade realizada, é um dos sintomas
mais comuns e incapacitantes da EM, interferindo profundamente com as atividades
profissionais ou domésticas dos pacientes. Caracteristicamente a fadiga não tende a se
acentuar com a evolução da doença, mas pode ocasionar acentuação dos outros sintomas
queixados pelos portadores. Medidas terapêuticas medicamentosas e não medicamentosas
são muito úteis na redução deste importante sintoma. FATIGABILIDADE/DEBILIDADE/FRAQUEZA:
Às vezes acompanhada de sonolência exagerada. Afeta mais freqüentemente as pernas.
Embora os braços e as mãos podem ser afetados isoladamente ou em conjunto com as pernas.
A fadiga ou cansaço excessivo, desproporcional à atividade realizada, é um dos sintomas
mais comuns e incapacitantes da EM, interferindo profundamente com as atividades
profissionais ou domésticas dos pacientes. Caracteristicamente a fadiga não tende a se
acentuar com a evolução da doença, mas pode ocasionar acentuação dos outros sintomas
queixados pelos portadores. Medidas terapêuticas medicamentosas e não medicamentosas
são muito úteis na redução deste importante sintoma.
 PARESTESIAS: São
queixas freqüentes, quer como sintomas iniciais quer como fenômenos que surgem durante a
evolução da EM. Como todas as manifestações do quadro, principalmente nas fases
iniciais, elas podem regredir, por completo, pelo menos durante certo tempo. Parestesias
são sensações subjetivas, sem qualquer sinal detectável ao exame neurológico, em que
o paciente refere impressões vagas de adormecimento e de formigamento em partes do corpo,
num ou mais membros, ou ainda no tronco. São sintomas, por vezes desconfortáveis, que
não se acompanham de qualquer dor. PARESTESIAS: São
queixas freqüentes, quer como sintomas iniciais quer como fenômenos que surgem durante a
evolução da EM. Como todas as manifestações do quadro, principalmente nas fases
iniciais, elas podem regredir, por completo, pelo menos durante certo tempo. Parestesias
são sensações subjetivas, sem qualquer sinal detectável ao exame neurológico, em que
o paciente refere impressões vagas de adormecimento e de formigamento em partes do corpo,
num ou mais membros, ou ainda no tronco. São sintomas, por vezes desconfortáveis, que
não se acompanham de qualquer dor.
 ALTERAÇÕES DA VISÃO: Perda
unilateral da visão (neurite ótica) e aparecimento de visão dupla das imagens ou
descontrole no movimento dos olhos. A Neurite óptica é mais prevalecente como sintoma de
apresentação da doença em pacientes mais jovens. O portador de EM, em geral, queixa-se
de embaçamento ou turvação da visão em um dos olhos, precedida ou junto a dor ocular
que se acentua com a movimentação dos olhos. Ocasionalmente o portador pode relatar
perda da porção superior ou inferior do campo visual, ou escotoma central (mancha escura
no centro da visão). ALTERAÇÕES DA VISÃO: Perda
unilateral da visão (neurite ótica) e aparecimento de visão dupla das imagens ou
descontrole no movimento dos olhos. A Neurite óptica é mais prevalecente como sintoma de
apresentação da doença em pacientes mais jovens. O portador de EM, em geral, queixa-se
de embaçamento ou turvação da visão em um dos olhos, precedida ou junto a dor ocular
que se acentua com a movimentação dos olhos. Ocasionalmente o portador pode relatar
perda da porção superior ou inferior do campo visual, ou escotoma central (mancha escura
no centro da visão).
O exame pode demonstrar perda variável da acuidade visual,
alterações da percepção de cores e defeitos campimétricos. O exame de fundo de olho
é, em geral normal na fase aguda da neurite, uma vez que há predominância da lesão no
segmento retrobular do nervo óptico. Apenas algumas semanas depois a palidez começa a
desenvolver na porção temporal do disco óptico.
Envolvimento simultâneo
bilateral dos nervos ópticos é excepcional na EM e deve ser diferenciado de outras
neuropatias ópticas, principalmente na neuropatia óptica hereditária de Leber.
Envolvimento seqüencial, no
entanto, é muito comum no curso da doença, enquanto a recorrência é encontrada em 15%
dos portadores dentro de 6 a 24 meses após o surto inicial de neurite óptica.
Pacientes com neurite óptica
freqüentemente apresentam o fenômeno de Uhthoff, que se caracteriza pela redução da
acuidade visual (embaçamento da visão) com o aumento da temperatura corporal, como
durante exercícios físicos, exposição ao calor, banho quente ou febre. Mais raramente
o fenômeno de Uhthoff pode ocorrer durante as refeições, uso de cigarros ou nos
períodos menstruais. Este fenômeno pode ocorrer subclinicamente, precedendo a
diminuição da visão.
Defeito pupilar aferente
relativo pode ser observado nos pacientes com neurite óptica unilateral ou assimétrica.
Sua presença é indicativa de lesão das vias ópticas anteriores, auxiliando a
confirmação objetiva da queixa de baixa de visão do paciente.
O envolvimento dos nervos
motores oculares é raro na EM. Os nervos mais acometidos, em ordem de freqüência são o
III, oVI e o IV. A diplopia (percepção de visão dobrada, ou imagem dupla) resultante da
disfunção destes nervos é transitória.
A oftalmoplegia internuclear
(OIN) unilateral ou bilateral é um achado muito comum em pacientes com EM, refletindo
envolvimento do fascículo longitudinal medial no tronco encefálico. A EM é a causa mais
comum de OIN bilateral. A OIN se caracteriza pela perda ou redução da adução do olho
homolateral à lesão e por nistagmo no olho que abduz.
Nistagmo (Movimentos
involuntários de batidas ou arrancos dos olhos) de vários tipos é também comum na EM,
e os pacientes podem se queixar de oscilopsia (percepção de visão trêmula).
 VERTIGENS (Tonturas):
Trata-se de uma ocorrência comum a muitos outros problemas, mas que em reduzido número
pode estar relacionada à Esclerose Múltipla. Alguns pacientes referem-se a uma
sensação de que, abruptamente, os objetos giram a seu redor e essa sensação rotatória
é acompanhada, às vezes, de náuseas e/ ou vômitos. Evidencia-se neste quadro,
atribuível a inúmeras causas, excepcionalmente ser um sintoma de Esclerose
Múltipla. VERTIGENS (Tonturas):
Trata-se de uma ocorrência comum a muitos outros problemas, mas que em reduzido número
pode estar relacionada à Esclerose Múltipla. Alguns pacientes referem-se a uma
sensação de que, abruptamente, os objetos giram a seu redor e essa sensação rotatória
é acompanhada, às vezes, de náuseas e/ ou vômitos. Evidencia-se neste quadro,
atribuível a inúmeras causas, excepcionalmente ser um sintoma de Esclerose
Múltipla.
 PERDA DA AUDIÇÃO: A perda
da audição e dores decorrentes de nevralgia do trigêmeo também podem ocorrer. Como as
placas de desmielinização costumam se localizar em qualquer área do sistema nervoso
central, embora raramente, podem também se localizar nas vias auditivas e proporcionar
queda da audição. Trata-se de um quadro ímpar no decurso da afecção: "a
esclerose em placas não torna ninguém surdo", outro aforismo francês, nem sempre
verdadeiro mas que quando ocorre pode passar desapercebido pelo próprio paciente. Será
apenas detectado através de testes audiométricos, realizados pelo otorrinolaringologista
ou então através do registro dos potenciais evocados auditivos. PERDA DA AUDIÇÃO: A perda
da audição e dores decorrentes de nevralgia do trigêmeo também podem ocorrer. Como as
placas de desmielinização costumam se localizar em qualquer área do sistema nervoso
central, embora raramente, podem também se localizar nas vias auditivas e proporcionar
queda da audição. Trata-se de um quadro ímpar no decurso da afecção: "a
esclerose em placas não torna ninguém surdo", outro aforismo francês, nem sempre
verdadeiro mas que quando ocorre pode passar desapercebido pelo próprio paciente. Será
apenas detectado através de testes audiométricos, realizados pelo otorrinolaringologista
ou então através do registro dos potenciais evocados auditivos.
 ALTERAÇÕES ESFINCTERIANAS:
A dificuldade de controles urinário e intestinal, são principalmente observadas nas
formas medulares da EM, que também pode evoluir com a impotência sexual. ALTERAÇÕES ESFINCTERIANAS:
A dificuldade de controles urinário e intestinal, são principalmente observadas nas
formas medulares da EM, que também pode evoluir com a impotência sexual.
A queixa esfinctérica mais
comum é em relação ao funcionamento da bexiga, ocorrendo em 75% dos portadores.
Urgência urinária (dificuldade para segurar a urina),
secundária à desinibição do músculo detrusor da bexiga, por lesão suprasegmentar é
a queixa mais comum. Com a progressão da doença, a incontinência urinária (urina
solta) tende a ocorrer mais freqüentemente. Envolvimento de níveis sacrais da medula
ocasiona hipoatividade da bexiga com redução do fluxo, interrupção da micção e
esvaziamento incompleto, predispondo a infecções urinárias recorrentes.
 ALTERAÇÕES MENTAIS E EMOCIONAIS:
São raras no início da doença. Nas formas avançadas, porém, "podem" surgir
distúrbios do intelecto, depressão e até mesmo quadros demências. ALTERAÇÕES MENTAIS E EMOCIONAIS:
São raras no início da doença. Nas formas avançadas, porém, "podem" surgir
distúrbios do intelecto, depressão e até mesmo quadros demências.
Sintomas emocionais são
freqüentes na EM, e se caracterizam principalmente por ansiedade e depressão. A melhor
compreensão da doença e de suas características naturais, dos mecanismos dos sintomas e
sinais, assim como das medidas de tratamento medicamentoso ou suportivo são de grande
valor para o controle destes sintomas. Em alguns estudos a depressão é relatada em até
50% dos pacientes, se apresentando como tendência para o isolamento, desânimo para as
atividades, pensamento negativista, preocupação e irritabilidade.
Inapetência, emagrecimento e
alterações do sono são comuns, a depressão pode afetar significativamente a vida
familiar e social dos portadores. Os portadores e os familiares devem discutir com o seu
médico a ocorrência destes sintomas que podem ser abordados por medidas de suporte
medicamentoso ou psicoterápico. As alterações cognitivas, como diminuição de memória
recente, da rapidez para resolver problemas e dificuldades de percepção visuoespacial
tem sido estudadas com técnicas especiais de reabilitação e treinamento.
 INCOORDENAÇÃO MOTORA: Com o
comprometimento desmielinizante do cerebelo (localizado na parte posterior do encéfalo),
surgem alterações motoras, como perturbações do equilíbrio, incoordenação dos
movimentos voluntários, dificuldade de articulação das palavras (disartria), tremores
involuntários, alterações da deglutição (disfagia), etc. INCOORDENAÇÃO MOTORA: Com o
comprometimento desmielinizante do cerebelo (localizado na parte posterior do encéfalo),
surgem alterações motoras, como perturbações do equilíbrio, incoordenação dos
movimentos voluntários, dificuldade de articulação das palavras (disartria), tremores
involuntários, alterações da deglutição (disfagia), etc.
O envolvimento do trato
corticoespinal resulta em graus variáveis de fraqueza muscular, espasticidade e
hiperreflexia tendínea.
A espasticidade é o aumento
involuntário do tônus muscular e traz grande desconforto e limitação dos pacientes.
Cerca de 90% dos pacientes apresentam algum grau de espasticidade. A introdução de
medicamentos pode proporcionar acentuada melhora deste sinal. Paraparesia ou paraplegia
(perda de força nas duas pernas) é mais freqüentemente encontrada que a fraqueza dos
membros superiores devido à freqüente ocorrência de lesões nos tratos motores
descendentes da medula espinhal. A fraqueza é, em geral, assimétrica. Diminuição dos
reflexos tendíneos pode ocorrer por interrupção do arco reflexo em nível segmentar.
Desequilíbrio e ataxia axial
ou apendicular (tremores, incoordenação para realizar atos com as mãos) podem ocorrer
por envolvimento das vias proprioceptivas na medula espinhal ou por lesão de vias
cerebelares se caracterizam também por alteração da voz e por achados oculares como
distúrbios sacádicos, nistagmo, dismetria ocular e falha na supressão da fixação.
O tremor intencional
ocorre quando o paciente tenta realizar um movimento qualquer, como, por exemplo,
segurar um copo de água, ou no manuseio dos talheres. O tremor postural, como da cabeça
também pode ocorrer. Os distúrbios cerebelares estão freqüentemente associados às
alterações piramidais e podem ser tratados pelo uso de medicamentos apropriados.
 ALTERAÇÕES SUBJETIVAS DE SENSIBILIDADE: O
portador de EM pode referir sensações de anestesia em certas partes do corpo, o que é
geralmente comprovado durante o exame neurológico. Em algumas eventualidades, a sede das
placas pode ocorrer na parte posterior da medula e o paciente fica então limitado do
conhecimento da posição do seu corpo, no espaço. Quando o fenômeno se localiza nos
membros inferiores, evidencia de alterações do equilíbrio, principalmente quando se
encontra privado do controle visual, ao fechar seus olhos (sinal de Romberg). A marcha no
escuro torna-se, na verdade, impossível, pois o paciente se desequilibra e cai. ALTERAÇÕES SUBJETIVAS DE SENSIBILIDADE: O
portador de EM pode referir sensações de anestesia em certas partes do corpo, o que é
geralmente comprovado durante o exame neurológico. Em algumas eventualidades, a sede das
placas pode ocorrer na parte posterior da medula e o paciente fica então limitado do
conhecimento da posição do seu corpo, no espaço. Quando o fenômeno se localiza nos
membros inferiores, evidencia de alterações do equilíbrio, principalmente quando se
encontra privado do controle visual, ao fechar seus olhos (sinal de Romberg). A marcha no
escuro torna-se, na verdade, impossível, pois o paciente se desequilibra e cai.
DIAGNÓSTICO
A identificação de pacientes
com EM era baseada sobretudo no estudo das características dos sintomas da doença e no
acompanhamento de sua evolução, pois não se dispunha de exames complementares
(laboratoriais) que pudessem esclarecer o diagnóstico com maior exatidão.
Em 1981, porém, essa
orientação foi amplamente modificada com a introdução das primeiras imagens do
cérebro de pacientes, obtidas através da Ressonância Nuclear Magnética (RNM). O
método é de alta resolução, o que permite caracterizar com clareza as placas típicas
encontradas no cérebro de portadores de Esclerose Múltipla.
A RNM tornou-se uma técnica
utilizada no mundo inteiro, inclusive no Brasil, para analisar a progressão da doença e
também a quantidade, a gravidade e a importância das lesões da EM encontradas no
sistema nervoso central.
Não existe uma prova única
de exame para a Esclerose Múltipla, e não é fácil de ser diagnosticada, uma vez que,
há sintomas que aparecem em outras patologias do Sistema Nervoso Central (SNC).
Faz-se necessário, uma
história clínica completa do paciente, com uma exploração aprofundada e provas para a
confirmação do diagnóstico.
Por exemplo:
- História Clínica (antecedentes do paciente relacionados à Esclerose
Múltipla);
- Características dos Sinais e Sintomas sugestivos da doença;
- Exames Neurológicos;
- Ressonância Nuclear Magnética;
- Outros exames que ficam a critério do médico que acompanha o paciente;
- Ressonância Nuclear Magnética (RNM): Este exame, é de fundamental
importância para o diagnóstico da EM, uma vez que o mesmo pode revelar a EM antes da
presença de um quadro clínico indicativo.
Área
a ser examinada
|
O
Exame de R N M
|
O
resultado do exame
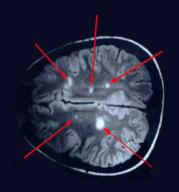
|
|
Fonte:
ACEM
|